Síndrome Genitourinario de la Menopausia: 5 señales de que no es “solo” sequedad vaginal
Más del 50% de las mujeres en etapa menopáusica presentan síntomas del Síndrome Genitourinario de la Menopausia (SGM), pero solo 1 de cada 4 recibe tratamiento. ¿Te imaginas vivir con molestias íntimas diarias pensando que “es normal a tu edad”? Es hora de hablar claro, sin tabúes.
Equipo Menopausia Activa

¿Qué es realmente el Síndrome Genitourinario de la Menopausia (SGM)?
El SGM no es una "sequedad vaginal pasajera", sino un conjunto de síntomas que afectan tanto la zona vaginal como urinaria de mujeres en menopausia y posmenopausia. Según la North American Menopause Society (NAMS), este síndrome engloba alteraciones como irritación, picazón, urgencia urinaria, dolor al tener relaciones sexuales y hasta infecciones urinarias recurrentes.
Todo esto ocurre porque la caída del estrógeno afecta directamente el tejido genitourinario, volviéndolo más delgado, seco y menos elástico.
¿Sabías que incluso puede confundirse con una infección urinaria crónica?
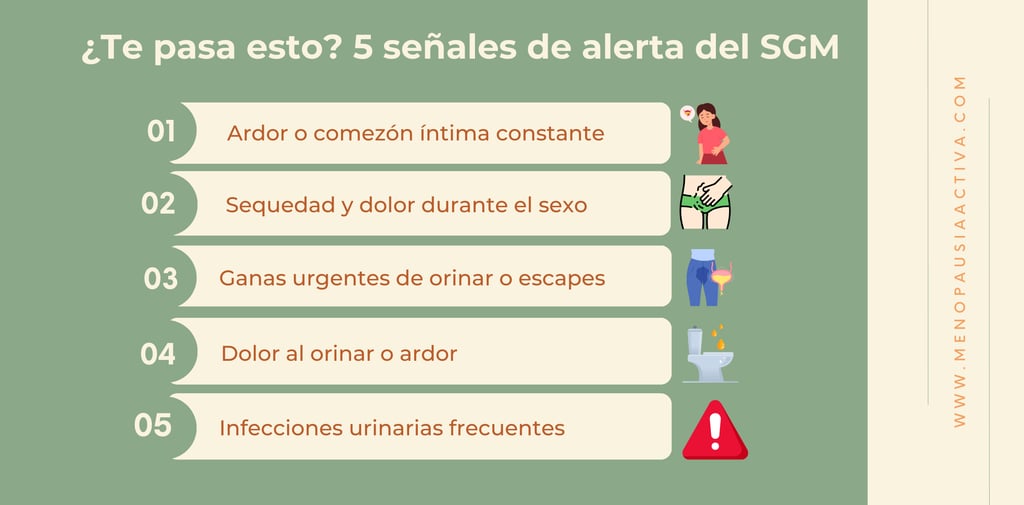
Señales de alerta: ¿Tu cuerpo está tratando de decirte algo?
Ardor o comezón constante en la zona íntima.
Urgencia por orinar o escapes involuntarios.
Dolor durante el sexo (dispareunia).
Sensación de “presión” en la vagina.
Infecciones urinarias más frecuentes.
A menudo, estos síntomas aparecen de forma lenta y se normalizan por desconocimiento o vergüenza. Pero ojo: sentirse incómoda no debería ser parte del “paquete menopáusico”.
La nueva guía 2025: un parteaguas en el tratamiento del SGM
En abril de 2025, la American Urological Association (AUA), en colaboración con la Society of Urodynamics, Female Pelvic Medicine & Urogenital Reconstruction (SUFU) y la American Urogynecologic Society (AUGS), publicó una guía integral sobre el diagnóstico y tratamiento del SGM. Esta guía, respaldada por la International Society for the Study of Women’s Sexual Health (ISSWSH) y la Menopause Society (TMS), representa un avance significativo en la atención de esta condición.
Puntos clave de la nueva guía:
Diagnóstico basado en síntomas: Se enfatiza la importancia de los síntomas reportados por la paciente, sin necesidad de pruebas hormonales o hallazgos físicos específicos.
Decisión compartida: Se promueve una toma de decisiones conjunta entre la paciente y el profesional de salud, considerando las preferencias y objetivos individuales.
Tratamientos recomendados: Se prioriza el uso de estrógenos vaginales de baja dosis como terapia de primera línea. También se consideran opciones como la dehidroepiandrosterona (DHEA) vaginal y el ospemifeno oral.
Terapias no hormonales: Se recomiendan lubricantes y humectantes vaginales. Se desaconseja el uso de terapias basadas en energía, como láser o radiofrecuencia, debido a la falta de evidencia sólida.
Seguimiento continuo: Se destaca la necesidad de reevaluaciones periódicas para ajustar el tratamiento según la evolución de los síntomas.
El caso de Carmen: “Pensé que era mi culpa no disfrutar más del sexo”
Carmen, de 54 años, comenzó a notar molestias al orinar y dolor durante las relaciones sexuales. “Dejé de buscar intimidad porque creía que era algo emocional, incluso me sentía culpable”.
Después de hablar con su ginecóloga, descubrió que se trataba del SGM. “Comencé con una terapia local de estrógenos y lubricantes vaginales, y fue como volver a habitar mi cuerpo”, cuenta.
Como Carmen, miles de mujeres han recuperado su bienestar al nombrar lo que les pasa y pedir ayuda profesional.
¿Qué puedo hacer si creo tener SGM?
Aquí algunos tips prácticos y recomendados por expertos:
✅ Habla con tu ginecólogo/a: No estás exagerando. Pide que te evalúen por SGM.
✅ Evita jabones agresivos en la zona íntima; opta por limpiadores suaves y sin perfume.
✅ Considera tratamientos locales (estrógenos vaginales, hidratantes, según tu caso).
✅ Hidrátate bien y mantén una dieta rica en omega 3 y antioxidantes.
✅ Usa ropa interior de algodón y evita ropa ajustada por periodos largos.
No estás sola, ni estás exagerando
Si has sentido que tu cuerpo está cambiando y no entiendes por qué, si has guardado silencio por vergüenza o porque “ya se te pasará”, este es tu recordatorio: no tienes que normalizar el malestar.
Habla con una profesional de confianza y comparte esta información con otras mujeres.
💬 Porque en comunidad, el cambio comienza con una conversación sincera.
Referencias científicas:
American Urological Association. (2025). Genitourinary Syndrome of Menopause: AUA/SUFU/AUGS Guideline. Recuperado de: (AUA)
Contemporary OB/GYN. (2025). New guideline outlines best practices for managing genitourinary syndrome of menopause. Recuperado de: (Contemporary OB/GYN)
Urology Times. (2025). Speaking of Urology: Melissa Kaufman, MD, on AUA’s new guideline on genitourinary syndrome of menopause. Recuperado de: (Urology Times)
Comunidad
Compartiendo experiencias sobre la menopausia y perimenopausia.
Apoyo
MenopausiaActiva.com
contacto@menopausiaactiva.com
© 2025. All rights reserved.
